Gestionarea incontinenței la adulți nu este doar o problemă clinică. Acasă, ea devine aproape întotdeauna o provocare logistică pentru familie: trebuie protejată pielea, prevenite scurgerile, mobilizată persoana în siguranță, anticipată noaptea, coordonată medicația și susținut emoțional cel care îngrijește. A reduce totul la decizia de a cumpăra scutece este o eroare de bază. Când strategia se limitează la absorbant, apar de obicei probleme în lanț: iritații cutanate, schimbări inutile, întreruperi ale somnului, mai mult efort fizic și mai multă epuizare pentru îngrijitor. Dovezile arată, de asemenea, că scurgerile, nicturia și alegerea nepotrivită a produsului cresc această povară în mediul domestic (NIHR Evidence).
Index
Ce presupune o gestionare integrală
O gestionare corectă se sprijină pe cinci decizii coordonate:
- Protejarea barierei cutanate și reducerea umidității persistente.
- Alegerea absorbantului în funcție de performanța reală, nu doar după volumul anunțat.
- Mobilizarea și asistarea fără leziuni și fără expunerea inutilă a intimității.
- Sincronizarea rutinei cu medicația, mai ales când există diuretice.
- Protejarea timpului și energiei îngrijitorului, deoarece un sistem epuizant ajunge să cedeze.
Incontinența trebuie înțeleasă ca un sistem de îngrijire, nu ca o achiziție izolată.
Pielea ca barieră de protecție
Prima linie de apărare nu este absorbantul: este pielea. Expunerea repetată la urină și materii fecale modifică echilibrul cutanat, crește pH-ul și slăbește bariera pielii. De aceea, menținerea unui mediu cutanat curat, uscat și cu pH echilibrat nu este un detaliu cosmetic, ci o măsură de protecție de bază. Literatura despre dermatita asociată incontinenței insistă asupra a trei măsuri: curățare blândă, produse cu pH adecvat și utilizarea protectorilor cutanați sau a cremelor barieră.
Aceste principii sunt aliniate cu standardele Ordinului Asistenților Medicali Generaliști, Moașelor și Asistenților Medicali din România (OAMGMAMR), unde sunt prioritare igiena fără frecare și protejarea barierei cutanate. De asemenea, se subliniază că dermatita asociată incontinenței și leziunile de presiune pot fi confundate, deși nu sunt același lucru și pot coexista.
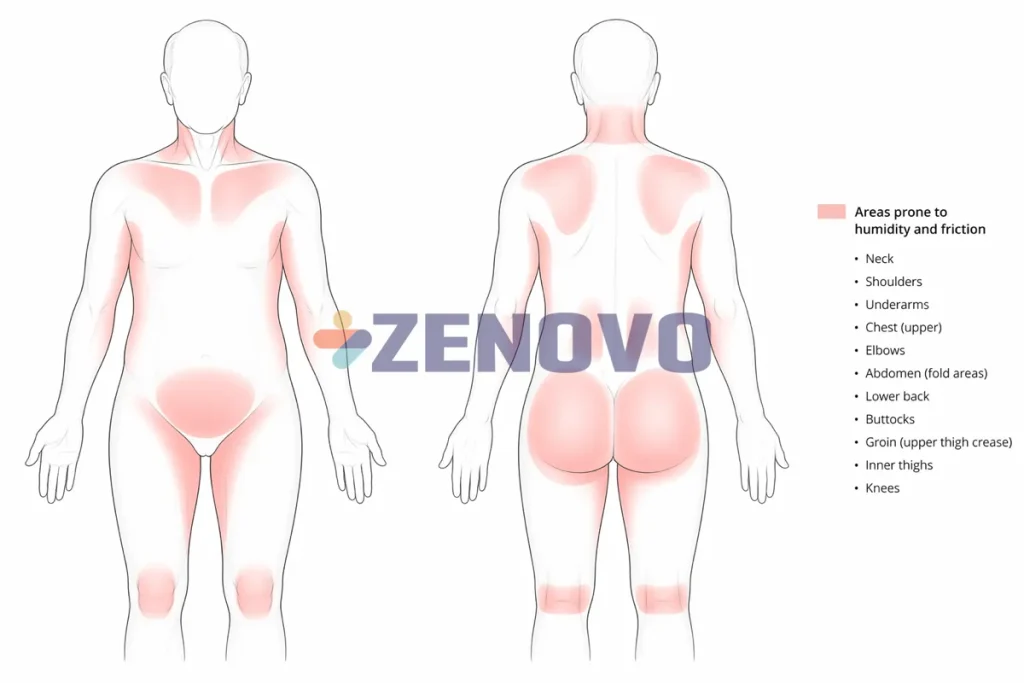
Ce merită verificat acasă
- Roșeață persistentă în zona perineului, feselor sau pliurilor inghinale.
- Usturime, mâncărime sau durere la curățare.
- Umiditate persistentă între schimbări.
- Folosirea unui săpun agresiv sau frecarea pielii la curățare.
- Aplicarea dezordonată a cremelor care nu protejează sau încarcă excesiv zona.
Pielea nu permite improvizații. Dacă bariera cutanată cedează, cresc scurgerile, durerea, rezistența la schimbare și riscul de complicații. Pentru a înțelege în detaliu cum se gestionează această primă linie de apărare, consultați ghidul nostru tehnic despre îngrijirea pielii (DAI): dermatită, pH cutanat și utilizarea cremelor barieră (1).
Biomecanică și confort emoțional
Incontinența nu poate fi gestionată corect dacă fiecare schimbare produce durere, efort excesiv sau rezistență emoțională. Acest lucru este și mai clar atunci când există declin cognitiv. La persoanele cu demență, continența și igiena intimă cer o abordare personalizată, demnă și nu centrată doar pe „conținerea” problemei. Dovezile arată că baia și alte îngrijiri intime pot declanșa agitație sau comportamente de rezistență, iar calitatea îngrijirii se îmbunătățește atunci când sunt prioritare demnitatea, comunicarea și adaptarea la persoană (NIHR Evidence). Această abordare este susținută în România și de Societatea Română Alzheimer, care subliniază adaptarea îngrijirii la persoana cu declin cognitiv.

În rutina zilnică, acest lucru are două implicații. Prima: mobilizarea sigură protejează atât pacientul, cât și îngrijitorul. A doua: modul de asistare contează la fel de mult ca produsul ales. Nu este suficient să „schimbați repede”; trebuie redusă frecarea, evitate manevrele stângace și prevenită transformarea fiecărei intervenții într-o invazie a intimității.
Semne că problema nu este doar fizică
- Pacientul se agită mai ales în timpul schimbării sau al băii.
- Îngrijitorul ajunge să aibă dureri lombare sau de umăr.
- Schimbările se fac „din forță”, fără secvență și fără sprijin.
- Persoana respinge contactul sau își pierde calmul când se simte expusă.
- Rutina de noapte devine tensionată înainte chiar de a începe.
Siguranța fizică și demnitatea emoțională trebuie să avanseze împreună. Pentru a reduce leziunile, rezistența și tensiunea în timpul schimbărilor, consultați ghidul nostru de mobilitate și demență: tehnica Hand-under-Hand și biomecanica schimbării (2).
Știința din spatele absorbantului
Trebuie spus clar: un volum anunțat mai mare nu înseamnă întotdeauna performanță mai bună în utilizarea reală. Un absorbant bun nu doar „înghite” lichidul; trebuie să îl capteze rapid, să îl îndepărteze de suprafață și să îl rețină chiar și sub presiune. Aici intervin polimerii superabsorbanți (SAP), stratul de achiziție și distribuție (ADL) și capacitatea de a menține suprafața mai uscată. Revizuirile tehnice descriu exact acest rol al SAP în retenție și al ADL în deplasarea lichidului de la piele către nucleul absorbant. Această abordare tehnică este în acord cu principiile International Continence Society, care recomandă adaptarea produsului la tiparul real de pierdere, nu doar la capacitatea sa teoretică. Această abordare tehnică este în acord cu principiile International Continence Society, care recomandă adaptarea produsului la tiparul real de pierdere, nu doar la capacitatea sa teoretică. În acest sens, puteți analiza selecția noastră de sisteme de absorbție cu tehnologie SAP și ADL concepute pentru a menține pielea uscată chiar și în condiții de utilizare intensă.

Interpretarea practică este directă: urmărirea unui număr mai mare de „picături” fără a înțelege profilul de utilizare duce frecvent la alegeri greșite. Dovezile recente privind povara îngrijitorului arată că scurgerile din produsele absorbante sunt una dintre cele mai frecvente surse de suprasolicitare, iar anumite combinații improvizate — de exemplu, pad plus scutec fără criteriu clar — pot agrava problema în loc să o rezolve (PLOS).
Criterii logistice pentru o alegere corectă
- Tiparul de utilizare: zi, noapte sau 24 de ore.
- Poziția dominantă: mers, șezut sau pat.
- Viteza eliminării și episoadele punctuale cu volum mare.
- Nevoia de discreție față de nevoia de siguranță maximă.
- Frecvența reală a schimbării în locuință.
Înțelegerea tehnologiei produsului separă îngrijirea reactivă de îngrijirea eficientă. Pentru a interpreta mai bine performanța reală a polimerilor și a straturilor de distribuție, accesați masterclass-ul nostru despre tehnologia absorbției: SAP, ADL și profiluri de utilizare (3).
Sincronizarea cu sănătatea și medicația
Noaptea nu depinde doar de absorbant. În multe cazuri, medicația influențează siguranța nocturnă. În cazul diureticelor precum furosemida, ora administrării contează: National Health Service (NHS) indică faptul că aceasta se administrează de obicei dimineața și recomandă evitarea administrărilor târzii, mai ales după ora 16:00, pentru a reduce trezirile nocturne; acest criteriu coincide cu informațiile din prospectele medicamentelor autorizate de Agenția Națională a Medicamentului și a Dispozitivelor Medicale din România, unde momentul administrării este un factor relevant în controlul diurezei.
Acest lucru nu înseamnă că îngrijitorul trebuie să modifice schema de tratament pe cont propriu. Înseamnă ceva mai serios: rutina de noapte, produsul absorbant, iluminarea, accesul la baie și riscul de cădere trebuie gândite în coordonare cu schema medicală, nu după aceea. Când există nicturie, grabă pentru a ajunge la baie, edeme seara sau treziri multiple, siguranța traseului și momentul de diureză maximă contează la fel de mult ca absorbția produsului. Dacă acest punct nu este revizuit, căderile nocturne încetează să mai fie o posibilitate abstractă.

Ce merită observat și discutat cu medicul
- La ce ore apare vârful micțiunilor.
- Câte treziri nocturne apar.
- Dacă există urgență, amețeală sau instabilitate la ridicare.
- Dacă tiparul se schimbă după ajustarea dozei sau a orei de administrare.
- Dacă problema reală este noaptea, nu ziua.
Siguranța nocturnă începe în trusa de medicamente, nu în scutec. Pentru a coordona corect orele de administrare cu rutina de odihnă, citiți analiza noastră despre impactul furosemidei asupra nicturiei și prevenirea căderilor nocturne (4).
Sustenabilitatea îngrijitorului
Niciun sistem nu funcționează dacă îl epuizează pe cel care îngrijește. Suprasolicitarea îngrijitorului nu este un efect secundar minor: este unul dintre principalele motive pentru care rutina se deteriorează, schimbările se fac prea târziu, produsele sunt alese greșit sau se improvizează soluții care apoi costă mai mult timp și mai mulți bani. Dovezile arată că scurgerile, nicturia și lipsa de orientare cresc uzura fizică și emoțională a îngrijirii la domiciliu (PLOS).
Aici intervin două pârghii foarte practice. Prima este eficiența rutinei. Revizuirea comparativă despre washing without water a concluzionat că baia fără clătire a avut rezultate mai bune decât baia tradițională în variabile precum modificările cutanate, satisfacția personalului și completitudinea igienei. A doua este sprijinul economic și administrativ, mai ales atunci când sunt cunoscute circuitele publice disponibile. În România, acest acces este structurat prin sistemul public: Casa Națională de Asigurări de Sănătate prevede decontarea dispozitivelor medicale, inclusiv a produselor pentru incontinență. Acest drept se înscrie în cadrul Legii 448/2006 privind protecția persoanelor cu handicap, iar gestionarea practică se face adesea prin organisme teritoriale precum Direcția Generală de Asistență Socială și Protecția Copilului (DGASPC).
Ce face o rutină sustenabilă
- Mai puțini pași, mai puține transferuri și mai puțină frecare.
- Material pregătit înainte de schimbare.
- Produse compatibile între ele.
- Timp realist de igienă pentru o singură persoană.
- Cunoașterea ajutoarelor disponibile și a documentației necesare.
O îngrijire corectă cere instrumente care economisesc timp și proceduri care reduc presiunea economică. Pentru a aprofunda protocoalele de igienă eficientă și resursele legale disponibile, consultați ghidul nostru de sprijin pentru îngrijitor: baie fără clătire și proceduri CNAS în România (5).
Tabel rezumativ: de la problema îngrijitorului la soluția tehnică
Acest tabel vă permite să identificați rapid cauza fiecărei dificultăți și să accesați soluția detaliată în funcție de nevoia dumneavoastră actuală.
| Problema îngrijitorului | Soluția tehnică | Obiectiv practic | Ghid de consultat |
|---|---|---|---|
| Pielea se irită și fiecare schimbare agravează zona | Curățare blândă, pH echilibrat și barieră cutanată | Reducerea umidității, frecării și iritației | Vedeți ghidul de îngrijire a pielii |
| Mobilizarea în pat este dificilă sau generează refuz | Biomecanică corectă și abordare respectuoasă | Mai puține leziuni, mai puțină agitație și mai multă demnitate | Vedeți ghidul de mobilitate și demență |
| Există scurgeri deși produsul pare „foarte absorbant” | Selecție după tehnologia SAP, ADL și retenție | Mai multă uscăciune, mai puține schimbări și incidente | Vedeți ghidul de tehnologie a absorbției |
| Noaptea este nesigură din cauza medicației și a căderilor | Revizuirea orelor diureticelor și a mediului nocturn | Reducerea trezirilor riscante și a căderilor | Vedeți ghidul de siguranță și medicație |
| Îngrijitorul este epuizat și timpul nu este suficient | Rutine eficiente și tehnici de igienă uscată | Susținerea îngrijirii fără colaps fizic | Vedeți ghidul de sprijin pentru îngrijitor |
Concluzie
Gestionarea incontinenței acasă cere o viziune mai matură decât simpla cumpărare a absorbantelor. Întrebarea corectă nu este „ce scutec cumpăr”, ci ce sistem de îngrijire este necesar pentru ca pielea să reziste, noaptea să fie sigură, pacientul să își păstreze demnitatea, iar îngrijitorul să nu se epuizeze.
Acest ghid vă ajută să ordonați decizia: să înțelegeți îngrijirea ca pe un ansamblu și să alegeți produsele unui specialist în soluții de asistență și dispozitive medicale care se adaptează realității dumneavoastră. De la alegerea absorbantelor tehnice cu performanță ridicată până la echipamentele medicale necesare pentru mobilitate și odihnă, fiecare instrument contează în construirea unui mediu sigur, profesionist și demn acasă.
La Zenovo, sprijinim familiile și îngrijitorii care trebuie să organizeze îngrijirea zilnică prin produse asistive adecvate, criteriu practic și continuitate în aprovizionare. Dacă aveți nevoie să alegeți absorbante, produse de igienă, ajutoare pentru mobilitate sau echipamente pentru domiciliu, rolul nostru este să vă ajutăm să reduceți încercările inutile, fără a înlocui niciodată evaluarea medicală.
„Prima cerință a unui spital este să nu facă rău bolnavului.” — Florence Nightingale, Notes on Hospitals.
Bibliografie
- NIHR Evidence
- Taylor & Francis – Incontinence-associated dermatitis
- BASF – Superabsorbent polymers
- PLOS ONE – Caregiver burden & incontinence
- NHS – Furosemide
- ANMDMR
- CNAS
- Societatea Română Alzheimer
- OAMGMAMR
- International Continence Society
Declinarea responsabilității: Conținut orientat spre eficiența produsului și gestionarea achizițiilor. Nu înlocuiește protocoalele clinice sau sfatul medicului. Respectați întotdeauna IFU (instrucțiunile de utilizare) ale producătorului și reglementările în vigoare.
Notă: Acest conținut are scop informativ și nu înlocuiește consultul, diagnosticul sau tratamentul recomandat de medic. Consultați întotdeauna un specialist pentru decizii medicale. Oferim consultanță tehnică strict despre produse și logistică asistențială.

