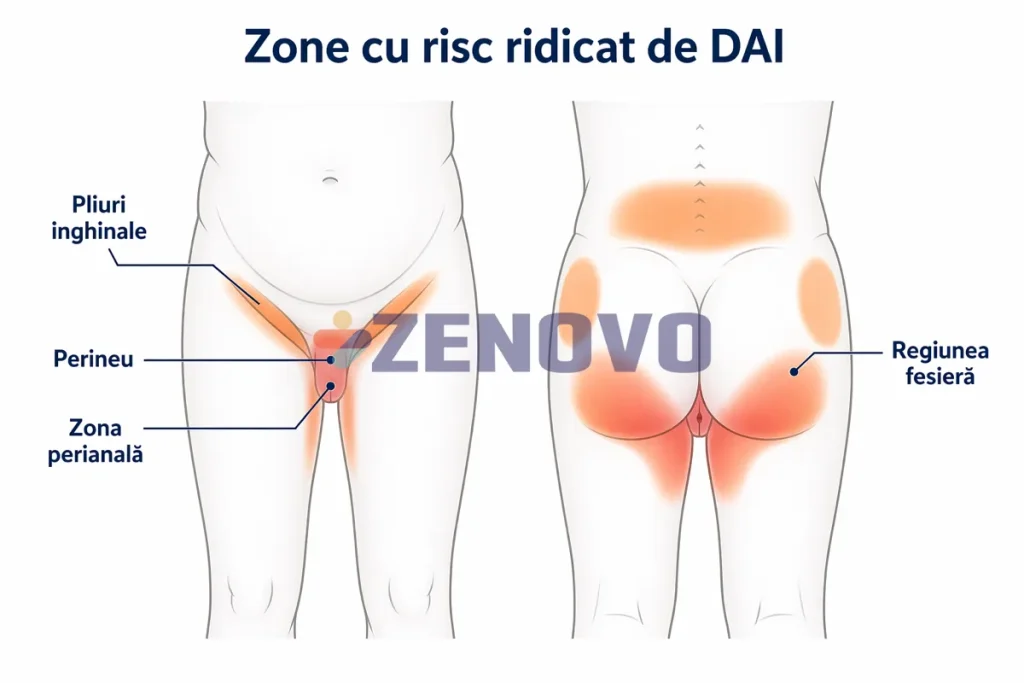
Dermatita asociată incontinenței – DAI este o dermatită de contact iritativă care afectează regiunea perineală, adică zona dintre organele genitale și anus, zona fesieră și pliurile apropiate expuse la efluenți, adică reziduuri corporale precum urina sau materiile fecale. În îngrijirea zilnică, este o problemă frecventă la persoanele cu incontinență și dependență funcțională [1][2].
La adulții dependenți, DAI nu este o simplă „iritație de la umezeală”. Este o alterare cutanată legată de microambient, frecare și expunerea chimică repetată la urină și materii fecale. Înțelegerea acestui mecanism schimbă prevenția, igiena zilnică și alegerea produselor folosite acasă. La Zenovo, echipa noastră tehnică consideră că educația îngrijitorului este primul pas pentru a preveni complicațiile grave; de ce este urina atât de agresivă? În contact cu aerul, ureea din urină se transformă în amoniac, ceea ce ridică pH-ul pielii de la valoarea sa naturală acidă (aprox. 5.5) către o zonă alcalină. Acest mediu „topit” distruge bariera de protecție și permite bacteriilor să pătrundă mai ușor în derm.
Index
La pacienții cu mobilitate redusă, umezeala nu depinde doar de absorbant. Suprafața de sprijin, fie pat, fie fotoliu, poate reține lichid și poate prelungi contactul cu pielea. De aceea, folosirea de aleze de unică folosință pentru incontinență ajută la întreruperea expunerii continue la umezeală din mediul din jur. Verificați întotdeauna pielea și suprafața de sprijin la fiecare schimbare.
💡 Notă pentru îngrijitor: Îngrijirea unei persoane dependente cere deja atenție, timp și criteriu. Nu ar trebui să vă oblige să descifrați termeni medicali. Dacă întâlniți un cuvânt tehnic în timpul lecturii, consultați glosarul de termeni simpli de la finalul articolului.
Ce este DAI și de ce apare macerarea cutanată?
💡 Concept cheie: Manta hidrolipidică
Manta hidrolipidică este combinația dintre pH-ul acid fiziologic, care menține aciditatea protectoare normală a pielii, și lipidele din stratul cornos, stratul cel mai extern al pielii. Împreună formează o barieră antimicrobiană și mecanică esențială pentru protejarea suprafeței cutanate.
Pielea sănătoasă menține un pH epidermic acid, adică un nivel de aciditate la suprafață care ajută la păstrarea funcției sale protectoare. Când urina rămâne în contact cu pielea, acest microambient se modifică: pielea se alcalinizează, bariera dermolipidică slăbește, iar stratul cornos se supra-hidratează și devine mai fragil [1][2].
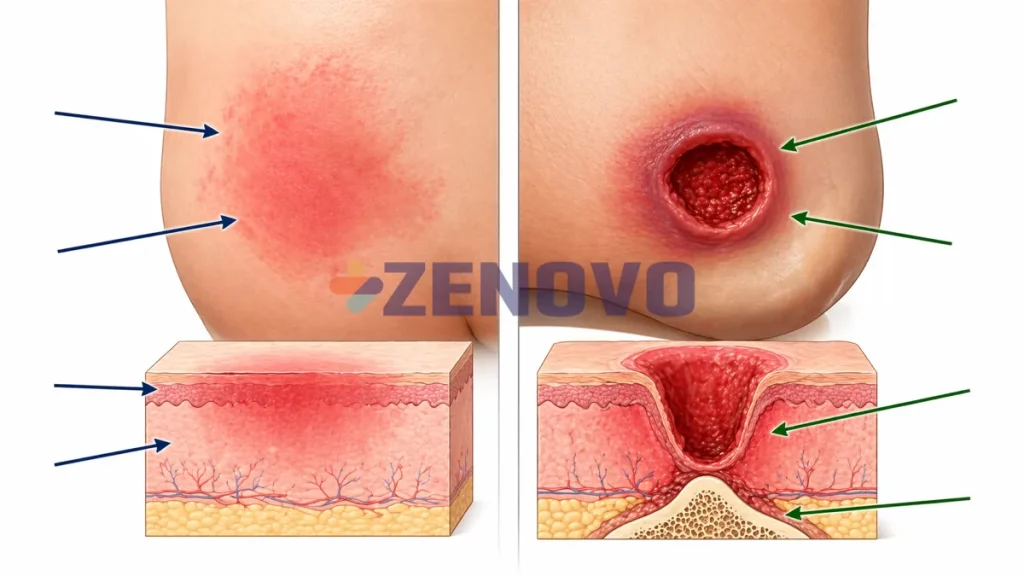
Macerarea cutanată, adică înmuierea pielii prin exces de umezeală, nu este o problemă minoră și nici una pur estetică. Înseamnă umflarea corneocitelor, celulele stratului cel mai extern al pielii, pierderea coeziunii epidermice și o vulnerabilitate mai mare la frecare, durere și suprainfectare. Dacă există și materii fecale, mai ales lichide, agresiunea chimică crește, iar deteriorarea stratului cornos poate fi mai intensă decât în cazul contactului doar cu urina [1][2].
Din perspectiva alegerii produselor, acest proces obligă la acțiune precisă. Nu este suficient să „schimbați mai des” sau să „spălați mai bine”. Trebuie să reduceți expunerea la iritant, să alegeți un absorbant care limitează reumezirea, să folosiți o igienă care respectă pH-ul și să aplicați o barieră protectoare care nu agravează microambientul cutanat. Atenție la aplicarea cremelor barieră pe bază de oxid de zinc. Deși sunt excelente pentru protecție, un strat prea gros („ca tencuiala”) poate împiedica pielea să respire și, mai grav, poate bloca porii absorbantului, făcând ca urina să alunece pe lângă acesta în loc să fie captată. Crema trebuie să fie vizibilă, dar să permită pielii să păstreze o textură naturală.
Pe lângă absorbant, trebuie controlată și suprafața pe care se odihnește pacientul. Folosirea de aleze pentru pat sau fotoliu previne revenirea umezelii reziduale în contact cu pielea. Schimbați aleza când este umedă, chiar dacă absorbantul pare corect. Există aleze cu strat superior de dispersie care nu permit lichidului să revină la suprafață (rewet redus). Aceasta este o pârghie logistică importantă pentru a evita macerarea când pacientul transpiră sau există mici scurgeri.
În incontinența mixtă, deteriorarea pielii nu se explică doar printr-un nivel mai mare de umezeală. Urina conține uree, o substanță reziduală eliminată de organism pe această cale, iar unele bacterii cu activitate ureazică o pot transforma în amoniac. Această schimbare ridică pH-ul local și agravează alcalinizarea pielii. În acest mediu mai alcalin, enzimele digestive prezente în materiile fecale, mai ales proteazele, care descompun proteinele, și lipazele, care descompun grăsimile, devin mai active și accelerează degradarea proteinelor și lipidelor din stratul cornos. Practic: când urina și materiile fecale se amestecă, pielea nu rămâne doar umedă, ci este supusă unei agresiuni biochimice mult mai distructive.
Consecința practică este directă: alegerea corectă a produsului de igienă și a absorbantului nu este un detaliu comercial, ci o măsură pentru întreruperea lanțului de deteriorare. Un absorbant cu captare bună și reumezire redusă ajută la menținerea umezelii departe de epidermă. Dacă organizați un protocol de îngrijire acasă, bazați-vă pe scutece pentru adulți concepute pentru reducerea contactului prelungit dintre piele și umezeală.
DAI vs. escare de decubit: Cum le diferențiați
💡 Concept cheie: Ulcer de presiune
Ulcerul de presiune apare prin presiune și/sau forfecare susținută, adică prin forțe care întind și deplasează pielea și țesuturile atunci când corpul alunecă pe o suprafață. Acest lucru poate provoca ischemie, adică lipsă de irigare sanguină în țesuturi, și deformare tisulară. De aceea, apare frecvent pe proeminențe osoase și se poate adânci.
| Tip de leziune | Cauză și aspect | Acțiunea îngrijitorului |
|---|---|---|
| DAI | Contact repetat cu urină și/sau materii fecale. Se observă de obicei ca eritem difuz, adică roșeață a pielii, cu margini neregulate, luciu, macerare cutanată, durere sau usturime și eroziune superficială, adică o deteriorare puțin profundă a stratului extern al pielii. Se poate extinde pe fese, perineu, pliuri sau fața internă a coapselor. | Curățați cu un produs blând, uscați fără frecare, aplicați cremă barieră sau peliculă protectoare și reevaluați rapid. |
| Ulcer de presiune | Compresie și forfecare asupra țesutului profund. Apare de obicei pe sacru, partea joasă a spatelui chiar deasupra feselor, pe călcâie, pe tuberozitățile ischiatice sau pe alte proeminențe osoase. Poate prezenta eritem care nu dispare la presiune, indurație, adică o zonă întărită, căldură locală și profunzime mai mare. | Îndepărtați presiunea și solicitați evaluare profesională. Nu o tratați ca pe o simplă problemă de umezeală. Nu masați zona. |
Notă practică despre leziunile combinate: DAI și escarele de decubit nu se exclud reciproc și pot coexista. O piele macerată de umezeală este mult mai vulnerabilă la efectele presiunii și forfecării. De aceea, o persoană cu incontinență care prezintă DAI are un risc mai mare de a dezvolta și un ulcer de presiune în aceeași zonă.
Ca orientare vizuală și tactilă pentru un îngrijitor fără pregătire medicală, se poate spune că DAI începe „de sus în jos”: leziunea pornește de la suprafață, în zona de contact dintre piele, umezeală și frecare. Ulcerul de presiune, în schimb, începe adesea „de jos în sus”: țesutul profund suferă compresie și hipoperfuzie, adică reducerea fluxului sanguin local, înainte ca leziunea să se deschidă la suprafață [3][5].
Dacă leziunea este întinsă, neregulată, superficială și coincide cu zone umede sau pliuri, gândiți-vă mai întâi la DAI. Dacă se află pe o proeminență osoasă, are margini mai definite, indurație sau un aspect mai profund, prioritizați suspiciunea de ulcer de presiune și cereți evaluare profesională [3][5].
Ca sprijin practic, se poate folosi testul de albire: dacă la apăsarea ușoară cu un deget curat roșeața pălește și apoi își recapătă culoarea, orientarea este mai degrabă spre inflamație superficială. Dacă nu pălește, crește suspiciunea de eritem care nu dispare la presiune, o roșeață asociată presiunii, care impune creșterea nivelului de alertă asistencială. Când efectuați testul de albire, mențineți presiunea degetului timp de aproximativ 3 secunde. Dacă pielea rămâne roșie (nu se albește deloc sub deget), înseamnă că microcirculația este deja afectată. În acest caz, simpla aplicare a unei creme nu mai este suficientă; este obligatorie repoziționarea imediată a pacientului astfel încât nicio greutate să nu mai apese pe acea zonă timp de cel puțin 2 ore.
Diferențierea unei leziuni prin umezeală de un ulcer de presiune este critică. Pentru a învăța cum să gestionezi ambele situații în contextul unei rutine zilnice, vizitați Ghidul de gestionare a incontinenței.
Semne pentru identificarea DAI
- Eritem difuz și superficial.
- Margini neregulate.
- Leziune extinsă pe perineu, fese, zona inghinală sau pliuri.
- Relație clară cu umezeala, schimbarea absorbantului sau expunerea la efluenți.
- Usturime, senzație de arsură sau durere superficială.
Verificați aceste semne cu lumină bună și fără să frecați pielea. Când verificați pielea, folosiți pe cât posibil lumină naturală sau o lanternă cu lumină rece (albă). Lumina caldă (galbenă) de la becurile obișnuite poate masca un eritem incipient sau poate face ca o zonă ușor roz să pară normală, întârziind aplicarea măsurilor de protecție.
Semne pentru diferențierea unui posibil ulcer de presiune
- Localizare pe o proeminență osoasă.
- Eritem care nu dispare la presiune.
- Indurație, căldură locală sau profunzime mai mare.
- Evoluție nefavorabilă în ciuda controlului umezelii.
- Suspiciune clară de componentă de presiune sau forfecare.
Dacă apare oricare dintre aceste semne, îndepărtați presiunea și consultați un profesionist medical. Aceasta este „regula de aur”. Dacă după 24-48 de ore de igienă riguroasă și folosirea unui absorbant premium (care ține pielea uscată) roșeața nu dă semne de retragere, cauza nu este doar umezeala. Este un semnal clar că presiunea sau o infecție fungică/bacteriană este prezentă.

Cumpărați acum slipuri adaptabile, datorită potrivirii lor perfecte pe corp, sunt adecvate pentru îngrijirea persoanelor active.

Chiloți-scutece pentru incontinență, de înaltă absorbție și confort ridicat.
Complicațiile DAI: Când trebuie consultat un profesionist
💡 Concept cheie: Complicație cutanată secundară
Când umezeala persistă și bariera epidermică este deja afectată, eritemul se poate agrava, eroziunea poate progresa, iar situația nu se mai comportă ca o iritație superficială controlabilă. În acest punct, reevaluarea de către un profesionist nu mai este opțională.
Când DAI nu mai rămâne o iritație superficială stabilă și începe să se agraveze în ciuda îngrijirilor corecte, este necesară o nouă evaluare profesională. Creșterea eritemului, eroziunea progresivă, exsudatul, adică lichidul care se scurge din leziune, mirosul neplăcut sau lipsa de răspuns la protocolul inițial obligă la verificarea faptului că este într-adevăr o DAI izolată și nu o altă complicație cutanată [1][2].
În această situație, nu continuați să adăugați produse dense fără o nouă evaluare. Acestea pot îngreuna inspecția reală a suprafeței epidermice. Dacă leziunea progresează sau nu se ameliorează, consultați un profesionist medical pentru redefinirea abordării locale [1][4].
Când DAI nu mai este o problemă „doar de umezeală”
Trebuie revizuită rapid dacă apare:
- pierdere epidermică extinsă;
- agravare rapidă;
- durere intensă;
- exsudat;
- miros neplăcut;
- necroză;
- îndoială reală privind un ulcer de presiune;
- lipsă de ameliorare după aplicarea corectă a curățării atraumatice și a unei bariere cutanate.
În fața oricăruia dintre aceste semne, opriți improvizația și solicitați evaluare profesională.
Îngrijirea DAI: Protocol de acțiune în fața leziunilor vizibile
💡 Concept cheie: Eritem
Eritemul este o inflamație epidermică superficială asociată cu vasodilatație, adică lărgirea vaselor de sânge. De aceea pielea se vede roșie și poate durea. Dacă agresiunea chimică este întreruptă la timp, această roșeață poate fi reversibilă.
- Curățați zona cu un produs blând, evitând săpunurile alcaline, antisepticele folosite de rutină și orice frecare repetată [1][4]. Corectați o greșeală frecventă: „spălatul doar cu apă” nu protejează întotdeauna mai bine. Spălarea repetată doar cu apă de la robinet (care în multe zone din România este dură/alcalină) poate „clăti” lipidele naturale ale pielii la fel de mult ca un săpun obișnuit. Utilizarea unui produs de curățare fără clătire (tip spumă sau loțiune) lasă în urmă un strat protector subțire care ajută la menținerea acidității necesare barierei cutante. Pielea afectată de DAI are nevoie să își refacă mantaua acidă, iar spălările repetate cu apă curentă sau cu produse neformulate pentru incontinență pot îngreuna această restaurare fiziologică. În practică, este adesea mai util un produs de curățare perineală cu iritație redusă, preferabil fără clătire când este indicat, deoarece reduce frecarea mecanică și respectă mai bine microambientul cutanat.
- Uscați prin tamponare, fără frecare. Nu frecați cu prosoape aspre sau cu bureți cu săpun [4].
- Aplicați o barieră cutanată subțire și uniformă pe zona lezată și pe marginile expuse la noi efluenți [1][2][4].
Logica acestor îngrijiri nu este uscarea pielii cu orice preț, ci refacerea barierei. Dacă situația nu corespunde unei DAI pure sau dacă există semne de presiune, integrați acest protocol în abordarea globală a igienei persoanelor dependente. Componenta posturală și tehnică aparține secvenței de mobilizare și schimbare a absorbantului în îngrijirea zilnică [3][4].
Pasul 1: Curățare atraumatică
Curățarea utilă în DAI nu trebuie să „răzuiască”. Trebuie să îndepărteze efluenții, să reducă încărcătura iritativă și să evite adăugarea de frecare pe o epidermă vulnerabilă. Este esențial să folosim produse care nu necesită clătire și care respectă pH-ul acid. Puteți găsi soluții blânde în secțiunea noastră de produse de igienă și îngrijire pentru pacienți.
Aici produsele formulate pentru incontinență au sens real. Un produs improvizat sau prea agresiv poate agrava situația. Pentru a executa corect acest pas, folosiți soluții specifice de igienă și pampers adulti care reduc reumezirea între schimbări.
Pasul 2: Uscare fără frecare
Uscarea prin tamponare nu este un detaliu minor. Pe o piele macerată, frecarea adaugă o agresiune mecanică peste o barieră deja slăbită.
Folosiți material moale, evitați mișcările de frecare și verificați dacă rămân zone umede în pliuri.
Pasul 3: Barieră protectoare adecvată
Bariera corectă nu trebuie să devină o crustă groasă. Trebuie să izoleze față de urină, materii fecale și frecare, dar să permită reevaluarea leziunii fără să agraveze umezeala reținută.
💡 Concept cheie: Peliculă barieră
O peliculă barieră este un strat protector lichid sau semilichid care izolează pielea de iritanți. Valoarea sa practică este că reduce frecarea și protejează epiderma lezată fără să adauge grosime excesivă. Peliculele barieră (spray sau aplicator) sunt superioare cremelor atunci când avem „eroziuni” (piele lăcrimândă), deoarece se usucă rapid și formează un film transparent. Acest film permite îngrijitorului să vadă dacă rana se vindecă fără a mai atinge sau „răzi” zona pentru a îndepărta resturile de cremă albă la următoarea schimbare.
⭐ Recomandarea echipei Zenovo
Dacă aveți nevoie de o soluție completă pentru protecția pielii, vă recomandăm Crema Barieră Anti-Escare cu Oxid de Zinc (100 ml). Este formulată special pentru a calma pielea sensibilă și a preveni macerarea.
Când există pierdere de epidermă sau toleranță redusă la cremele mai dense, poate fi luată în calcul folosirea peliculelor barieră ca alternativă protectoare. Utilitatea lor principală este crearea unui strat fin care izolează pielea de noi efluenți fără să crească prea mult grosimea produsului pe suprafața lezată [1][4]. Aplicați o cantitate mică și urmăriți evoluția.
Folosirea corectă a cremelor barieră și a oxidului de zinc
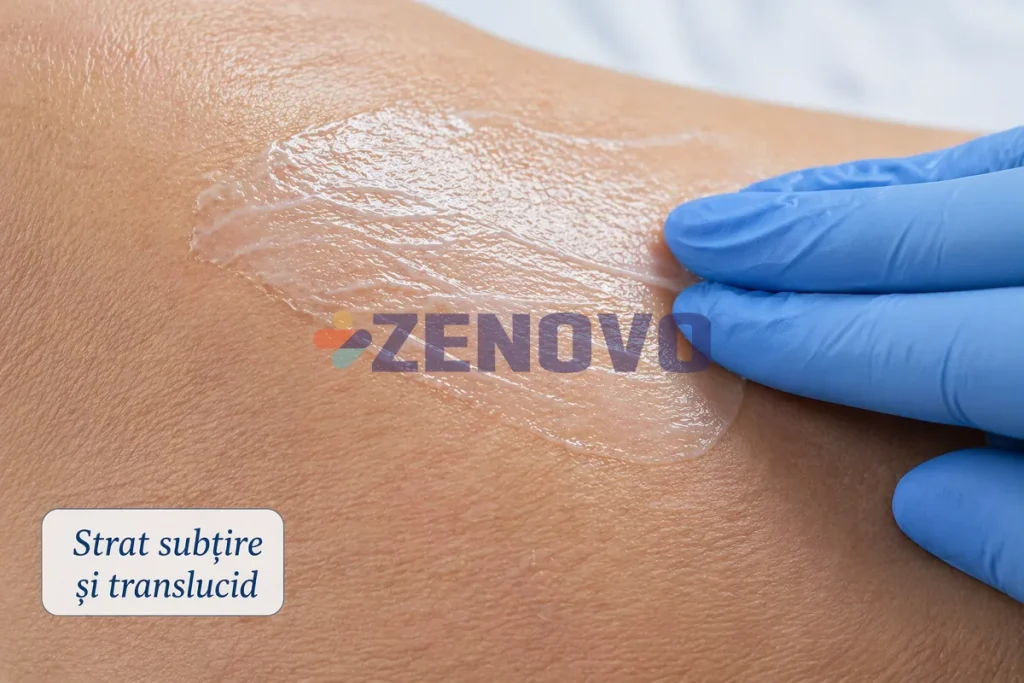
💡 Concept cheie: Cremă barieră
O cremă barieră acționează ca o peliculă semipermeabilă: protejează față de iritanți, dar permite un anumit schimb de aer sau vapori. Scopul ei este să reducă frecarea, să diminueze macerarea și să protejeze stratul cornos.
Crema barieră trebuie să lase o peliculă fină, continuă și uniformă. Funcția ei este să separe pielea de urină, materii fecale și frecare, nu să creeze o crustă ocluzivă, adică prea închisă și capabilă să rețină umezeala, de grosime mare [1][2][4].
Oxidul de zinc, un compus prezent în multe creme protectoare, poate fi folosit ca barieră, dar trebuie evitate aplicările excesive care rețin umezeala și îngreunează reevaluarea vizuală. Practic, bariera trebuie să fie suficientă pentru izolare, nu atât de densă încât să agraveze microambientul cutanat [1][2].
Achiziția trebuie făcută cu criteriu: nu orice produs „pentru iritații” funcționează la fel într-un context de incontinență. Contează textura, ușurința de îndepărtare, nivelul de ocluzie și compatibilitatea cu schimbările frecvente. Alegeți o barieră formulată pentru incontinență și combinați-o cu absorbantul adecvat în același protocol.
Protectori cutanați polimerici: Alternativă cu mai puțină frecare
Nu toate barierele funcționează la fel. Pe lângă pastele sau cremele tradiționale, există protectori cutanați lichizi formulați cu polimeri avansați, care creează o peliculă transparentă, respirabilă și foarte subțire.
Avantajul lor practic nu este doar protecția. Permit și supravegherea mai bună a eritemului fără să îl ascundă și reduc problema smulgerii reziduurilor aderente la fiecare igienă. Pe o piele deja macerată sau cu eroziune superficială, această diferență poate fi relevantă deoarece diminuează trauma prin frecare repetată. Luați în calcul această opțiune când îndepărtarea pastei dense afectează pielea.
Cum se îndepărtează resturile de cremă barieră fără a deteriora pielea?
💡 Concept cheie: Îndepărtare atraumatică
Îndepărtarea atraumatică constă în înmuierea reziduului lipidic și evitarea frecării. Scopul este eliminarea produsului contaminat fără desprinderea suplimentară a stratului cornos macerat.
Bariera cutanată reziduală, mai ales dacă conține oxid de zinc, nu trebuie îndepărtată prin frecare intensă. În DAI, manipularea mecanică repetată poate smulge o epidermă deja friabilă, adică foarte fragilă și ușor de rupt, și poate transforma un eritem într-o eroziune evitabilă. Prioritatea este îndepărtarea materialului contaminat păstrând integritatea stratului cornos în timpul curățării [1][4].
Dacă bariera anterioară este murdară de materii fecale sau foarte aderentă, este recomandat să fie înmuiată cu un produs specific pentru incontinență și îndepărtată fără frecare. Apoi pielea trebuie uscată prin tamponare și trebuie reaplicat un strat subțire, nu unul gros [1][4].
Una dintre greșelile frecvente în îngrijirea la domiciliu este „efectul ciment”: aplicarea de straturi noi de pastă cu zinc peste resturi întărite de la aplicări anterioare. Când se întâmplă acest lucru, nu răzuiți pielea. Înmuiați mai întâi reziduul cu un produs de curățare adecvat sau cu un emolient compatibil, lăsați-l să acționeze scurt și îndepărtați-l cu tifon sau material nețesut, fără frecare agresivă. Scopul este eliminarea contaminantului și conservarea epidermei, nu obținerea unei zone „perfect curate” cu prețul deteriorării pielii.
Prevenirea dermatitei prin incontinență la adulți

💡 Concept cheie: Prevenție
Prevenția urmărește controlul microambientului cutanat și reducerea contactului cu iritanții. Astfel se limitează alcalinizarea, scade macerarea și se reduce riscul de eroziune.
- Folosiți produse de curățare blânde, compatibile cu echilibrul fiziologic al pielii [1][4].
- Evitați apa fierbinte și săpunurile alcaline. În DAI, igiena trebuie realizată cu formule specifice pentru incontinență, cu iritație redusă și toleranță cutanată bună [1][4].
- Inspectați frecvent perineul, fesele, pliurile și suprafețele expuse la efluenți; durerea, luciul umed și eritemul difuz trebuie interpretate ca semne de DAI incipientă [3][4][5].
- Aplicați barieră cutanată preventivă pe zonele expuse repetat la urină sau materii fecale [1][2][4].
💡 Concept cheie: Produs de curățare perineală cu iritație redusă
Un produs de curățare perineală cu iritație redusă ajută la îndepărtarea urinei și materiilor fecale într-un mod blând și, în același timp, respectă mai bine pH-ul cutanat. Asta înseamnă mai puțină usturime, mai puțină frecare și un risc mai mic de progresie a DAI.
În pielea geriatrică, adesea deja mai alcalinizată, mai umedă și mai fragilă, nu este indicat să improvizați cu produse de igienă care nu sunt concepute pentru incontinență. Recomandarea practică este clară: pentru protejarea pielii contează atât produsul de curățare, cât și absorbantul. În magazinul nostru online de scutece pentru adulți puteți găsi modele respirabile concepute pentru minimizarea reumezirii și pentru o îngrijire zilnică mai blândă cu pielea.
Dacă organizați o îngrijire continuă la domiciliu, nu cumpărați generic. Alegeți produse de curățare fără clătire, bariere topice formulate pentru incontinență și absorbanți adecvați pentru reducerea reumezirii, adică revenirea umezelii pe piele, și pentru diminuarea agresiunii chimice asupra suprafeței cutanate [1][2].
La persoanele cu diaree persistentă sau cu efluent fecal continuu, prevenirea DAI poate necesita măsuri suplimentare pentru controlul contactului cutanat, care trebuie evaluate în funcție de contextul asistencial [1][2]. Dacă expunerea fecală nu poate fi controlată, consultați un profesionist înainte de a continua să schimbați produse la întâmplare.
Ce trebuie să urmărească zilnic îngrijitorul
- Culoarea pielii: eritem difuz, agravare sau extindere.
- Luciu umed și macerare în pliuri.
- Durere, usturime sau refuz la igienă.
- Prezența materiilor fecale lichide sau a diareei persistente.
- Răspunsul real la barieră și la schimbarea absorbantului.
Notați schimbările importante și acționați înainte ca roșeața să devină eroziune.
Importanța absorbanților și a scutecelor respirabile
💡 Concept cheie: Absorbant adecvat
Un absorbant adecvat ajută la reducerea contactului dintre piele și efluent, diminuează reumezirea și contribuie la menținerea unui microambient cutanat mai puțin agresiv.
Dispozitivele absorbante adecvate ajută la scurtarea timpului de contact dintre piele și efluenți, reducând umezeala persistentă și agresiunea chimică asupra suprafeței cutanate [1][2].
Practic, absorbantul nu este un accesoriu secundar. Este un instrument de îngrijire. Dacă nu funcționează corect, restul protocolului își pierde eficiența. Un produs bun trebuie să capteze rapid, să limiteze revenirea umezelii, să se adapteze bine corpului și să reducă frecarea în zonele cele mai expuse.
Absorbantul nu „rezolvă” singur DAI, dar poate face diferența între menținerea unui microambient mai stabil și perpetuarea agresiunii asupra pielii. De aceea, consultarea catalogului de scutece pentru adulți și absorbanți nu este un adaos comercial, ci o parte logică a abordării atunci când doriți să protejați pielea și să ușurați munca îngrijitorului. Alegeți în funcție de potrivire, respirabilitate și reumezire redusă, nu doar în funcție de preț.
Întrebări frecvente despre dermatita de scutec la adulți
Cât durează până se ameliorează dermatita de scutec la adulți?
Nu există un termen unic. O DAI ușoară se poate ameliora mai repede decât o leziune cu eroziune epidermică, iar timpul depinde de întreruperea expunerii la urină și materii fecale, de starea barierei cutanate și de prezența sau absența complicațiilor secundare. Dacă nu există o ameliorare clară după aplicarea corectă a îngrijirilor de bază, revizuiți cazul cu un profesionist [1][2].
Pot folosi pudră de talc pentru DAI?
Nu. În incontinența adultului se recomandă produse de curățare echilibrate și bariere topice; talcul nu înlocuiește o barieră protectoare împotriva iritanților și, în plus, poate îngreuna controlul corect al umezelii pe piele [1][2]. Pudra de talc în combinație cu urina formează o „pastă abrazivă” (ca un șmirghel fin) care, în loc să protejeze, macină activ stratul cornos al pielii la fiecare mișcare a pacientului. Evitați-l.
Se poate spăla DAI doar cu apă?
Nu este cea mai bună opțiune ca regulă generală. Pe o piele deja iritată sau macerată, apa singură nu oferă protecție de barieră, poate obliga la mai multă frecare în timpul igienei și nu corectează problema microambientului cutanat. Folosiți produse de curățare blânde, formulate pentru incontinență.
Ce cremă este mai bună pentru dermatita asociată incontinenței?
Nu există o singură cremă „cea mai bună” pentru toate cazurile. Alegerea depinde de starea pielii: eritematoasă, macerată, erodată, foarte umedă sau acoperită cu reziduuri anterioare. În general, este utilă o barieră fină, uniformă și bine tolerată; în unele situații, protectorii lichizi polimerici pot avea avantaje față de pastele foarte dense. Alegeți în funcție de starea reală a pielii.
Când trebuie anunțat un profesionist pentru DAI?
Trebuie consultat un profesionist dacă apare pierdere epidermică extinsă, durere intensă, exsudat, miros neplăcut, necroză, localizare tipică pe o proeminență osoasă sau o îndoială diagnostică reală între DAI și ulcer de presiune. De asemenea, când leziunea progresează în ciuda unei curățări blânde și a unei bariere cutanate bine aplicate [3][4][5]. Nu așteptați ca leziunea să se adâncească.
Ce trebuie să prioritizeze un îngrijitor când cumpără produse?
Prioritizați trei lucruri: un produs de curățare blând formulat pentru incontinență, o barieră care protejează fără să creeze o crustă greu de îndepărtat și un absorbant cu capacitate bună de absorbție și reumezire redusă. Cumpărarea doar după preț, fără verificarea acestor variabile, iese adesea prost: produsul ieftin care irită mai mult poate genera mai multe schimbări, mai mult timp pierdut și mai multă deteriorare cutanată.
Acest protocol de îngrijire cutanată este primul pas din Ghidul principal: Gestionarea integrală a incontinenței la adult, unde explicăm cum se coordonează igiena cu mobilitatea și medicația.
Glosar pentru îngrijitori: Înțelegerea pielii persoanei îngrijite
1. Corpul și reziduurile
- Regiune perineală: Zona dintre organele genitale și anus. Este critică deoarece acumulează urină și materii fecale.
- Efluenți: Termen medical pentru reziduurile corporale (urină și materii fecale).
- Sacru: Osul de la baza coloanei, deasupra feselor. Punct principal de risc pentru escare.
- Tuberozități ischiatice: Oasele pe care stăm așezați; risc ridicat de leziuni la persoanele care stau mult în fotoliu.
2. Cum funcționează pielea? „Climatul” cutanat
- Manta hidrolipidică: Un strat invizibil de grăsime și apă care protejează pielea de bacterii.
- pH-ul pielii: Nivelul de aciditate. Pielea sănătoasă este acidă; urina o face „alcalină” (bazică), ceea ce o distruge.
- Stratul cornos: Partea cea mai exterioară a pielii, „scutul” nostru vizibil.
- Macerare: Înmuirea pielii din cauza umezelii excesive (ca atunci când stăm mult în cadă), făcând-o foarte fragilă.
- Activitate ureazică: Procesul prin care bacteriile transformă urina în amoniac, crescând agresivitatea asupra pielii.
3. Rănile și deteriorarea
- DAI (Dermatita asociată incontinenței): Leziune cauzată de contactul cu urina/fecalele. Nu este o simplă iritație, ci o arsură chimică superficială.
- Eritem: Roșeață a pielii care indică o inflamație.
- Forfecare (Shearing): Deteriorarea care apare când tragem pacientul pe cearșaf, întinzând pielea și rupând vasele mici de sânge din profunzime.
- Ischemie: Lipsa sângelui într-o zonă din cauza presiunii, ceea ce duce la moartea țesutului.
- Indurație: O zonă a pielii care se simte tare sau „betonată” la atingere.
- Exsudat: Lichidul (ca o zeamă) care se scurge dintr-o rană inflamată.
- Friabil: Un termen pentru pielea foarte sensibilă care „se rupe” sau se descuamează la cea mai mică atingere.
4. Îngrijiri și produse
- Curățare atraumatică: Curățare blândă, fără frecare, pentru a nu răni pielea deja slăbită.
- Peliculă barieră: Un spray sau lichid care formează un strat protector invizibil și subțire.
- Ocluziv: Un produs care „sigilează” complet pielea. În exces, poate fi rău pentru că nu lasă pielea să respire.
- Reumezire: Capacitatea unui scutec de a lăsa umezeala să se întoarcă pe piele după ce a fost absorbită (un scutec bun are reumezire minimă).
Sfat practic: Dacă pielea persoanei îngrijite este foarte roșie, lucioasă și umedă, iar zona este expusă la urină sau materii fecale, gândiți-vă la DAI. Dacă vedeți o pată roșie chiar deasupra unui os, care nu devine albă când o apăsați, anunțați asistentul medical sau medicul: poate fi începutul unui ulcer de presiune.
Citat de închidere: „Diferențierea unei leziuni prin umezeală de un ulcer de presiune nu este un detaliu: schimbă prevenția, tratamentul și urgența intervenției [5].”
Referințe și bibliografie
- OAMGMAMR Mureș, România. Ghid pentru elaborarea și implementarea Planului de Îngrijiri și de Standardizare a Terminologiei de Îngrijire Medicală pentru Asistenții Medicali Generaliști (STIMA) din România. Link către sursă
- Ordinul Asistenților Medicali Generaliști, Moașelor și Asistenților Medicali din România (OAMR), România. Vol. I – Tratat de îngrijiri medicale pentru asistenți medicali generaliști. Link către sursă
- Spitalul Județean de Urgență Bistrița, România. Procedura operațională: Prevenirea și îngrijirea escarelor de decubit. Link către sursă
- Spitalul Județean de Urgență Bistrița, România. Procedura operațională: Igienizarea pacientului. Link către sursă
- European Pressure Ulcer Advisory Panel. Statement of the European Pressure Ulcer Advisory Panel: Pressure Ulcer Classification — Differentiation Between Pressure Ulcers and Moisture Lesions. Link către sursă
Declinarea responsabilității: Conținut orientat spre eficiența produsului și gestionarea achizițiilor. Nu înlocuiește protocoalele clinice sau sfatul medicului. Respectați întotdeauna IFU (instrucțiunile de utilizare) ale producătorului și reglementările în vigoare.
Notă: Acest conținut are scop informativ și nu înlocuiește consultul, diagnosticul sau tratamentul recomandat de medic. Consultați întotdeauna un specialist pentru decizii medicale. Oferim consultanță tehnică strict despre produse și logistică asistențială.